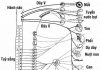
Trong thực tế chì không có vai trò có lợi về sinh lý trong cơ thể con người. Nồng độ chì máu toàn phần bình thường là dưới 10 µg /dL ( theo Mỹ) và nồng độ lý tưởng của nó trong máu là 0 µg /dL.
Con người tiếp xúc với các nguồn chứa chì khác nhau thì cơ thể sẽ nhiễm chì, đó là các nguồn:
a) Các nguồn thuốc nam dùng uống, bôi, được dân gian gọi là thuốc cam, thuốc tưa lưỡi,… lưu hành bất hợp pháp có chì ( hồng đơn).
b) Sơn có chì như các loại sơn cũ, đồ chơi dùng sơn chì.
c) Môi trường sống như bụi từ sơn chì cũ, đất bị nhiễm sơn chì, ô nhiễm từ hoạt động công nghiệp có chì, dùng xăng có chì, nước từ đất ô nhiễm, hệ thống ống dẫn nước bằng chì ( loại ống cũ), không khí từ các hoạt động công nghiệp có chì, khói do xăng dầu có chì.
d) Nghề nghiệp cũng có nguy cơ cao phơi nhiễm chì như sửa chữa bộ tản nhiệt động cơ,sản xuất thuỷ tinh, hướng dẫn tập bắn, thu gom đạn, nung, nấu chì, tinh chế chì, đúc, cắt chì, sơn, công nhân xây dựng (làm việc với sơn chì), sản xuất nhựa polyvinyl chloride, phá, dỡ bỏ tàu, sản xuất, sửa chữa và tái sử dụng ắc quy.
đ) Thực phẩm nhiễm chì như đồ hộp có chất hàn gắn hộp sử dụng chì, đồ nấu ăn bằng chì, các nguồn thực phẩm bị ô nhiễm từ môi trường do không được kiểm soát tốt.
e) Các nguồn có nhiễm chì khác như Vật dụng ( Ví dụ như đồ gốm, sứ thủ công có chì), mảnh đạn chì trên cơ thể, pin có chì, lưới đánh cá buộc chì.
I, Triệu chứng ngộ độc chì
A – Nhiễm độc chì cấp tính:
Nhiễm độc xảy ra sau khi hấp thu vài mililit sous-acetat chì, với các triệu chứng như sau:
– Xảy ra loạn tiêu hoá: Xuất hiện sớm và mãnh liệt, bỏng thực quản, buồn nôn, nôn, đau thượng vị, có kèm theo tiêu chảy hoặc không.
– Tình trạng toàn thân: suy sụp nhanh chóng, lo lắng mạch nhỏ, chuột rút, co giật.
– Dấu hiệu viêm thận hoặc viêm gan thận, đái ít, protein niệu đạm huyết tăng, vàng đa, thường tử vong trước ngày thứ tư hay nếu khỏi thời gian hồi phục kéo dài.
B – Nhiễm độc chì mãn tính
Các triệu chứng sớm đáng chú ý nhất là suy sụp thể lực, mệt mỏi, ngủ ít, nhức đầu, đau cơ-xương, rối loạn tiêu hoá, đặc biệt là táo bón ( không bị tiêu chảy), đau dạ dày và ăn kém ngon. Các triệu chứng sớm này không đặc hiệu và có thể chữa trị khỏi.
Cần phải chú ý các triệu chứng khách quan như:
+ Màu da tái: da mặt có thể tái xám, thường do sự co mạch nhiều hơn là do thiếu máu.
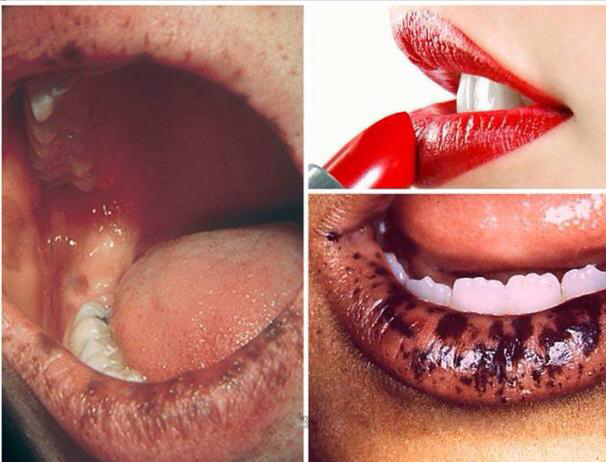
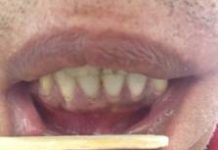
+ Đường viền chì Burton: mầu xám sẫm , tại chân răng nơi tiếp xúc với lợi, do đọng sunfua Pb ở lợi. Đường viền chì thực ra chỉ là triệu chứng do tiếp xúc, do hấp thụ nhiều chì chứ không phải là triệu chứng nhiễm độc.
+ Cơn đau bụng do chì: Đây là một dấu hiệu khi có tình trạng nhiễm độc nghiêm trọng.
Bệnh nhân đau bụng dữ dội, nhiều khi nằm co hay ôm chặt lấy bụng. Đôi khi ấn mạnh vào bụng lại giảm đau. Có thể đau ở khắp vùng bụng hoặc khu trú ở một vài vùng làm khó chẩn đoán. Đã gặp nhiều trường hợp chẩn đoán nhầm là đau bụng ngoại khoa, cần chỉ định phẫu thuật,đặc biệt là viêm ruột thừa.
Đau bụng thường kèm buồn nôn, nôn dữ dội.
Bao giờ cũng gặp táo bón , đó là dấu hiệu quan trọng trong cơn đau bụng chì, vì đau bụng thông thường kèm theo tiêu chảy.
Thường không có sốt, nhưng có một số dấu hiệu kèm theo để chẩn đoán phân biệt với đau bụng ngoại khoa như:
Mạnh chậm và cứng
Huyết áp tăng
Không có co cứng bụng
+ Liệt chì: Liệt chì là đặc trưng trong số các tổn thương thần kinh ngoại biên, bao gồm liệt thần kinh quay, thể hiện ở liệt các cơ duỗi . Lúc đầu liệt tập trung vào ngón giữa và ngón nhẫn rồi sau đó lan ra các ngón tay. Lúc này, ta có thể gặp hình ảnh ” bàn tay rủ”.
ở chi dưới thì rất ít khi gặp liệt chi. Các cơ có thể bị tổn thương là cơ mác, cơ duỗi chung, cơ duỗi riêng các ngón.
Liệt chi là liệt vận động đơn thuần do bị tổn thương thần kinh và mất phản xạ gần, nhưng Không mất cảm giác và không đau.
+ Tai i biến não là một biểu hiện đặc biệt nghiêm trọng, bệnh nhân có nhức đầu dữ dội, co giật động kinh, mê sảng, hôn mê, dễ tử vong. Hiện nay trường hợp tai biến não rất hiếm thấy.
+ Triệu chứng Viêm thận: Viêm thận phát triển chậm, có protein niệu nhẹ, đạm huyết tăng nhẹ, lên trên 0,50 g/l. Nước tiểu có thể có hồng cầu và bạch cầu.
+ Huyết áp cao, lúc đầu có thể huyết áp cao đơn thuần, tạm thời, sau đó trở thành vĩnh viễn và phối hợp với viêm thận. Chì gây tác hại đến mạch và nhu mô thận. Huyết áp cao có thể gây ra tai biến tim mạch trong nhiễm độc chì: xuất huyết, tim to, suy tim.
+ Thấp khớp do Pb: xuất hiện từng cơn, đau các khớp lan toả, nhưng không tập trung tại cột sống. Cơn đau kéo dài vài ngày. Còn có thể đau cơ, đau xung quanh khớp nhưng không sưng, và không đỏ.
II, Chẩn đoán ngộ độc chì
1, Chẩn đoán xác định:
a) Có tiếp xúc với các nguồn có chì hoặc có triệu chứng gợi ý.
b) Xét nghiệm chì máu > 10 µg /dL ( tiêu chuẩn bắt buộc).
2, Chẩn đoán phân biệt:
a) Các nguyên nhân gây bệnh lý não, màng não cấp do các bệnh lý hay ngộ độc khác.
b) Các bệnh lý thần kinh ngoại biên như: Guillain Barré, porphyria.
c) Thiếu máu do các nguyên nhân khác nhau.
d) Các nguyên nhân đau bụng cấp không do chì.
đ) Suy nhược cơ thể.
3, Chẩn đoán mức độ ngộ độc chì ở trẻ em:
a) Mức độ nhiếm độc nặng
– Trên Lâm sàng:
+ Tác dụng trên Thần kinh trung ương: Các Bệnh lý não ( thay đổi hành vi, co giật, hôn mê, phù gai thị, liệt dây thần kinh sọ, tăng áp lực nội sọ)
+ Tác dụng Tiêu hoá gây Nôn kéo dài
+ Biểu hiện thiếu máu, và có thể kết hợp thiếu sắt.
– Xét nghiệm máu : Nồng độ chì trong máu: >70 µg /dL
b) Mức độ nhiếm trung bình ( tiền bệnh lý não)
– Trên Lâm sàng
+ Tác dụng trên Thần kinh trung ương, gây tăng kích thích, ngủ lịm từng lúc, bỏ chơi, quấy khóc.
+ Trên Tiêu hoá gây Nôn từng lúc, đau bụng, chán ăn.
– Xét nghiệm máu : Nồng độ chì máu khoảng : 45 – 70 µg /dL
c) Mức độ nhiễm độc nhẹ:
– Trên Lâm sàng: kín đáo hoặc không triệu chứng
– Xét nghiệm Nồng độ chì máu: < 45µg /dL
4, Chẩn đoán mức độ ngộ độc chì ở người lớn
a) Mức độ nhiễm độc nặng
-Trên Lâm sang:
+ Tác dụng trên Thần kinh trung ương: Các Bệnh lý não ( hôn mê, co giật, trạng thái mù mờ, sảng, rối loạn vận động khu trú, đau đầu, phù gai thị, viêm thần kinh thị giác, dấu hiệu tăng áp lực nội sọ).
+ Tác dụng trên thần kinh ngoại vi gây liệt ngoại biên.
+ Tác dụng trên tiêu hoá: có các Cơn đau quặn bụng, nôn.
+ Trên Máu: gây thiếu máu, có thể kết hợp thiếu sắt.
+ Trên Thận gây các bệnh lý thận.
– Xét nghiệm máu Nồng độ chì máu: >100 µg /dL
b) Mức độ nhiễm độc trung bình
– Lâm sàng:
+ Tác dụng trên thần kinh trung ương gây Đau đầu, mất trí nhớ, giảm tình dục, mất ngủ, nguy cơ cao biểu hiện bệnh lý não.
+ Tác dụng trên thần kinh ngoại vi có thể có bệnh lý thần kinh ngoại biên, giảm dẫn truyền thần kinh.
+ Trên tiêu hoá: có Vị kim loại, đau bụng, chán ăn, táo bón.
+ Trên thận gây các Bệnh thận mạn tính
+ Trên các Cơ quan khác gây thiếu máu nhẹ, đau cơ, yếu cơ, đau khớp.
– Xét nghiệm máu Nồng độ chì máu: 70- 100 µg /dL
c) Mức độ nhiễm độc nhẹ:
– Trên lâm sàng:
+ Tác dụng trên thần kinh trung ương gây Mệt mỏi, hay buồn ngủ, giảm trí nhớ. Có thể có các triệu chứng thiếu hụt về thần kinh tâm thần khi làm các test đánh giá.
+ Trên thần kinh ngoại vi làm giảm dẫn truyền thần kinh ngoại vi.
+ Trên các Cơ quan khác làm các test đánh giá về tâm thần thấy suy giảm, bệnh lý thận, bắt đầu có thiếu máu, giảm khả năng sinh sản, tăng huyết áp, rối loạn tiêu hoá.
– Xét nghiệm máu Nồng độ chì máu: 40 – 69 µg /dLd) Loại nhiễm độc không có triệu chứng hoặc triệu chứng kín đáo
– Trên Lâm sàng:
+Tác dụng trên Sinh sản làm giảm số lượng tinh trùng, nguy cơ sẩy thai.
+ Trên thần kinh có thể có thiếu hụt kín đáo ( tiếp xúc kéo dài).
+ Trên tim mạch làm nguy cơ tăng huyết áp.
+ Gây Tăng protoporphyrin hồng cầu.
– Xét nghiệm máu thì Nồng độ chì máu: < 40 µg /dL
– Biểu hiện nặng thường là cấp tính hoặc đợt cấp của ngộ độc mạn tính.
5, Các xét nghiệm thăm dò
1. Xét nghiệm thăm dò thông thường
a) Xét nghiệm Huyết học: công thức máu có thể có thiếu máu, huyết đồ có thể thấy hồng cầu có hạt ưa kiềm.
b) Xét nghiệm sinh hoá: có urê, đường, creatinin, điện giải, AST, ALT, canxi, sắt, ferritin, tổng phân tích nước tiểu.
c) Chẩn đoán hình ảnh
– Chụp xquang bụng không chuẩn bị, nếu ngộ độc qua đường tiêu hóa có thể thấy hình cản quang.
– Chụp xquang tìm viên/mảnh đạn chì đang còn trên cơ thể.
– Chụp khớp có thể thấy viền tăng cản quang ở sụn liên hợp ở đầu xương dài.
– Chụp cắt lớp sọ não nếu hôn mê,hay co giật
h) Điện não khi có triệu chứng thần kinh hoặc chì máu > 50 µg/dL, có thể thấy sóng kiểu động kinh.
5.2. Xét nghiệm độc chất:
a) Nồng độ chì máu toàn phần > 10 µg/dL là xét nghiệm quan trọng nhất.
b) Xét nghiệm Chì niệu ( lấy nước tiểu 24h): giúp theo dõi khi điều trị, tăng khi được dung các thuốc gắp chì. ( Xét nghiệm chì máu, chì niệu cần làm trước, trong và ngay sau mỗi đợt dùng thuốc gắp chì)
c) Cần làm các xét nghiệm các kim loại nặng khác nếu nghi ngờ ngộ độc phối hợp.
5.3. Khám bệnh nhân, đánh giá bổ sung: Với trẻ em khám và đánh giá phát triển thể chất, trí tuệ.
.III, Điều trị ngộ độc chì
1, Tiêu chuẩn nhập viện do nhiễm độc chì:
a) Ngộ độc mức độ trung bình và nặng.
b) Hoặc diễn biến phức tạp cần phải theo dõi sát và thăm dò kỹ hơn.
2, Điều trị triệu chứng, điều trị hỗ trợ:
a) Xử trí cấp cứu và điều trị các triệu chứng suy hô hấp, co giật, hôn mê, tăng áp lực nội sọ,…theo phác đồ cấp cứu.
b) Dùng thuốc để chống co giật đường uống nếu có sóng động kinh trên điện não.
c) Truyền máu nếu có thiếu máu nặng.
d) Dùng thuốc chống co thắt nếu có đau bụng.
3, Điều trị để hạn chế sự hấp thu chì
a) Xác định nguồn nhiễm chì và ngừng phơi nhiễm.
b) Rửa dạ dày nếu mới uống, nuốt chì dạng viên thuốc, bột trong vòng 6 giờ.
c) Rửa ruột toàn bộ trong trường hợp:
– Khi Xquang có hình ảnh kim loại chì ở vị trí của ruột.
– Không làm nếu rối loạn ý thức chưa được đặt nội khí quản, rối loạn huyết động, suy hô hấp chưa được kiểm soát, nôn chưa kiểm soát, tắc ruột, thủng ruột, xuất huyết tiêu hóa.
– Dùng dung dịch polyethylene glycol và các chất điện giải ( như Fortrans):
+ Trẻ em 9 tháng – 12 tuổi: 20ml/kg/giờ.
+ Trẻ từ 12 tuổi trở lên: 1 lít/giờ
+ Dùng uống hoặc nhỏ giọt qua ống thông dạ dày, bệnh nhân ngồi hoặc Fowler 45 độ.
+ Dùng cho tới khi phân nước trong và chụp xquang bụng lại thấy hết hình ảnh cản quang.
4, Nội soi lấy dị vật có chì khi:
a) Có hình ảnh mảnh chì hoặc viên thuốc có chì ở vị trí dạ dày trên phim chụp xquang bụng.
b) Mảnh chì hoặc viên thuốc có chì vẫn còn ở đại tràng mặc dù đã rửa ruột toàn bộ.
5, Sử dụng thuốc để giải độc chì (gắp chì)
a) Chỉ định thuốc gắp chì dựa trên nồng độ chì trong máu, tuổi và triệu chứng của bệnh nhân.
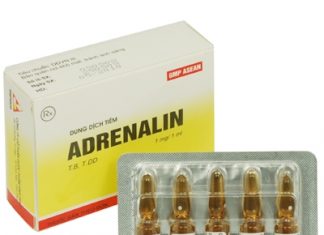
– Ngộ độc chì cấp độ nặng: có thì dùng dimercaprol ( British anti-Lewisite, BAL), calcium disodium edetate (CaNa2EDTA).
– Ngộ độc chì cấp độ trung bình, nhẹ:
+ Ưu tiên sử dụng succimer (2,3-dimercaptosuccinic acid, DMSA)
+ Khi không có hoặc không dùng được các thuốc trên thì dùng D-penicillamin
b) Cách dùng thuốc gắp chì ra khỏi cơ thê:
– Mục tiêu là chì máu < 20 µg/dL và ổn định (hai lần xét nghiệm cuối cùng cách nhau 3 tháng)
– Cách dùng thuốc:
+ Dùng thuốc theo đợt:
BAL, EDTA dùng 3-5 ngày/đợt.
Succimer dùng 19 ngày/đợt.
D-penicillamin dùng 7 – 30 ngày/đợt, theo dõi nếu không có tác dụng phụ thì dùng tối đa 30 ngày/đợt, tạm ngừng hoặc giảm liều ngay khi có tác dụng phụ.
+ Khoảng thời gian nghỉ thuốc :
- Dùng BAL, EDTA thì sau đợt 1 nghỉ 2 ngày, sau đợt 2 nghỉ 5-7 ngày, các đợt sau có thể dài hơn tùy theo nồng độ chì máu.
- Succimer thì thường nghỉ ít nhất 2 tuần trước khi dùng thuốc đợt tiếp theo.
- D-penicillamin khi bệnh nhân có triệu chứng nhẹ, nghỉ 10-14 ngày trước khi bắt đầu đợt gắp tiếp theo, các đợt nghỉ 14 ngày.
– Theo dõi khi dùng thuốc:
- Triệu chứng lâm sàng và tác dụng không mong muốn của thuốc.
- Chì máu và chì niệu trước, trong và sau mỗi đợt
- Theo dõi công thức máu
- Chức năng thận, gan, đường máu và điện giải
- Canxi, sắt, và ferritin
- Truyền dịch hoặc uống nước, dùng thuốc lợi tiểu nếu cần để tăng lưu lượng nước tiểu.
- Bổ sung thêm các khoáng chất: canxi, kẽm, sắt,…( lưu ý không bù Fe khi đang dùng BAL)
IV, Tiên lượng
– Nồng độ chì máu trên 70 µg/dL thường gây hội chứng não cấp ở trẻ nhỏ.
– Hội chứng não cấp dễ gây tử vong hoặc di chứng thần kinh, tâm thần nặng nề: có tỷ lệ tử vong là 65% khi chưa có thuốc gắp chì và giảm xuống <5% khi có các thuốc gắp chì có hiệu quả, 25-30% trẻ sẽ bị di chứng vĩnh viễn bao gồm chậm phát triển trí tuệ ( mất khả năng học tập và tự phục vụ), co giật, mù, liệt.
– Phần lớn các trẻ có chì trong máu tăng nhưng không có triệu chứng rõ và vẫn có nguy cơ chậm phát triển trí tuệ và thể chất, cần phải điều trị.
– Có mối liên quan tỷ lệ nghịch giữa chỉ số IQ của trẻ em với nồng độ chì máu, ngay cả khi nồng độ chì máu thấp.
V, Phòng bênh
– Tăng cường tuyên truyền, giáo dục sức khỏe và nâng cao nhận thức của người dân, khi bị bệnh chỉ khám ở các cơ sở có đăng ký và dùng các thuốc lưu hành hợp pháp.
– Loại bỏ các sản phẩm có nguy cơ gây nhiễm độc chì trong cuộc sống hàng ngày như sơn có chì, sản phẩm, đồ chơi có chì,…
– Giữ vệ sinh môi trường, đặc biệt ở nhà , trường học, thực hiện tốt vệ sinh cá nhân cho trẻ ( đặc biệt rửa tay, cắt móng tay, không đưa tay và mọi vật lên miệng). Trẻ em ở những nơi có ô nhiễm chì bên cạnh việc xử lý môi trường cần chú ý thường xuyên cung cấp đủ các chất khoáng cần thiết như canxi, sắt, kẽm, ma giê,…